Clínicamente se caracteriza por pápulas y placas urticarianas no escamosas de configuración anular, predominantemente localizada en tronco y extremidades proximales
El eritema anular eosinofílico (EAE) es una dermatosis rara, rica en eosinófilos descripta en adultos por Kahofer y col en el 2000. Clínicamente se caracteriza por pápulas y placas urticarianas no escamosas de configuración anular, predominantemente localizada en tronco y extremidades proximales.
Histológicamente, se observa generalmente un infiltrado denso perivascular e intersticial con abundantes eosinófilos en dermis.
Existe debate si el EAE es un subtipo de síndrome de Wells (WS) o una entidad separada, y se ha descripto una condición casi idéntica en infantes (AEI) por Peterson y col en 1981. EL EAE tiene generalmente un curso crónico con recaídas con resistencia a numerosos tratamientos.
Se ha reportado una respuesta anecdótica a esteroides sistémicos y antimaláricos. La terapia UVB no se ha utilizado previamente como terapia de EAE; este caso destaca la respuesta favorable a dicha terapia.
REPORTE
Se presenta un niño de 8 años en octubre del 2013 con antecedentes de un rash de 4 meses de evolución anular, asintomático en la parte derecha de la cara. Había presentado una erupción similar en septiembre del 2010 y febrero del 2013, afectando los glúteos y tronco, respectivamente, en ambas ocasiones la condición mejoró espontáneamente en pocas semanas sin cicatrices ni despigmentación. Sus antecedentes médicos no eran relevantes, y no presentaba antecedentes familiares de ingesta de drogas, ni sustancias alérgicas.
Al examen dermatológico presentaba placas múltiples, no escamosas, eritematosas a violáceas en parte derecha de cara (Fig 1 a) y una placa serpiginosa en frente (Fig 1 b).
Se realizó una biopsia de 4 mm que mostró infiltrado denso perivascular (superficial y profundo) e intersticial compuesto por linfocitos e histiocitos con numerosos eosinófilos (Fig 2 a). Se observó degranulación de eosinófilos significativa por sectores (Fig 2b), sin figuras en llama ni granulomas. La epidermis era normal sin cambios de la interfase, sin evidencia de depósitos de mucina entre haces de colágeno en dermis con la tinción de Alcian Blue.
El hemograma completo (incluyendo eosinófilos periféricos), tests de función hepática, y anticuerpos antinucleares y antígenos nucleares extraíbles eran normales o negativos.
Se realizó serología para, Borrelia burgdorferi IgG fue positivo, indicando infección en algún momento.
Se administró claritromicina y amoxicilina sin beneficio, y la tinción de Warthin-Starry para espiroquetas en la muestra histológica fue negativa.
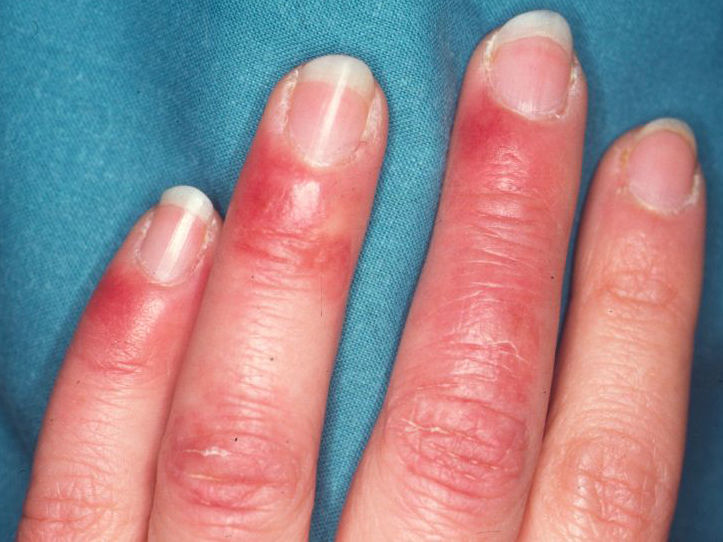
El paciente desarrolló pápulas y placas eritematosas discretas en tronco y miembros (Fig 3) con acentuación de las placas faciales, y fue tratado con mometasona 0.1% crema, en las placas faciales y clobetasol 0.05% crema diarios en el resto de las lesiones.
Los esteroides tópicos no fueron exitosos, por lo que se inició prednisolona 15 mg día (0.5 mg/kg), y se fue disminuyendo en 8 semanas ya que se observó sólo mejoría parcial.
La hidroxicloroquina 100 mg día (3mg/día) por 6 semanas no fue beneficiosa y aparecieron nuevas placas por lo que suspendió y se comenzó con UVB de banda angosta.
Luego de 4 sesiones de UVB de banda angosta, se observó mejoría de las lesiones y a la octava semana se aclararon sin cambios pigmentarios ni cicatrices. No se observaron recurrencias a los 9 meses de discontinuar el tratamiento. Clínicamente, el EAE se caracteriza por pápulas y placas asintomáticas, o urticarianas levemente pruriginosas en tronco y extremidades.
Las lesiones individuales duraban más de 24 horas, y con el tiempo adoptaban configuración anular o policíclica con aclaramiento central.
Pueden dejar eritema o máculas pigmentadas sin atrofia ni cicatrices.
Histológicamente, se observa un infiltrado perivascular y/o intersticial en dermis de variable intensidad. El infiltrado consiste principalmente en linfocitos con abundantes eosinófilos e histiocitos ocasionales. Hallazgos adicionales incluyen dermatitis de interfase vacuolar focal y depósitos de mucina en dermis.
Inicialmente, el EAE se distinguió histológicamente de WS por la ausencia de figuras en llama, degranulacion de eosinofilos e inflamación granulomatosa.
Similar a la mayoría de los casos de los eritemas figurados la etiología de los EAE es desconocida.
La IgG para B burgdorferi fue positiva en este caso y el tratamiento para borreliosis no mejoraron las lesiones cutáneos. Es difícil de concluir si es una asociación causal o coincidente.
Aunque el EAE puede resolverse espontáneamente, generalmente tiene un curso crónico con recaídas y remisiones con resistencia a múltiples tratamientos.
Los esteroides sistémicos y antimaláricos son los tratamientos reportados como más efectivos pero con rápida recaída al discontinuar.
Como la etiología de EAE es desconocida es difícil saber el mecanismo de acción de la terapia UVB. Similar a otras enfermedades inflamatorias como psoriasis o eccema atópico puede especularse que puede relacionarse con los efectos inmunomoduladores y apoptosis de células T del tratamiento lumínico.
El paciente respondió relativamente rápido a la terapia UVB con aclaramiento de las lesiones en pocas semanas. No se observó recurrencia luego de 9 meses de discontinuada la terapéutica.
Aunque no se puede excluir una mejoría espontánea coincidental con el inició de UVB es menos probable ya que dos episodios previos aclararon en pocas semanas mientras que el actual persistió por 8 meses.
El EAE es una dermatosis rara rica en eosinófilos difícil de tratar. Los esteroides sistémicos y antimaláricos son las opciones de primera línea, pero es frecuente la recurrencia al discontinuarla.
El UVB de banda angosta mostró una respuesta exitosa en este caso y el uso futuro de esta terapia podría aclarar su rol en el manejo de EAE.

Figura 1 (a) Placas anulares en mejilla derecha (b) placa serpiginosa en frente

Figura 2 (a) Infiltrado denso perivascular e intersticial linfohistiocitario con abundantes eosinófilos (b) degranulación de eosinófilos en dermis

Figura 3. Pápulas edematosas y placas en espalda
Autor: Thomas L, Fatah S, Nagarajan S, Natarajan S. Clin Exp Dermatol. 2015 Dec;40(8):883-6.
¿Qué aporta este artículo a la práctica dermatológica?
El EAE es una dermatosis eosinofílica rara. Clínicamente se caracteriza por aparición recurrente de pápulas y placas anulares eritematosas, principalmente afectando tronco y extremidades proximales. Histológicamente se observa un infiltrado denso perivascular y/o linfohistiocitario intersticial con abundantes eosinófilos. Este caso destaca la respuesta favorable a terapia UVB no reportada previamente.
Comentario y resúmen objetivo: Dra. Geraldina Rodríguez Rivello
Fuente:
Existe debate si el EAE es un subtipo de síndrome de Wells (WS) o una entidad separada, y se ha descripto una condición casi idéntica en infantes (AEI) por Peterson y col en 1981. EL EAE tiene generalmente un curso crónico con recaídas con resistencia a numerosos tratamientos.
Se ha reportado una respuesta anecdótica a esteroides sistémicos y antimaláricos. La terapia UVB no se ha utilizado previamente como terapia de EAE; este caso destaca la respuesta favorable a dicha terapia.
REPORTE
Se presenta un niño de 8 años en octubre del 2013 con antecedentes de un rash de 4 meses de evolución anular, asintomático en la parte derecha de la cara. Había presentado una erupción similar en septiembre del 2010 y febrero del 2013, afectando los glúteos y tronco, respectivamente, en ambas ocasiones la condición mejoró espontáneamente en pocas semanas sin cicatrices ni despigmentación. Sus antecedentes médicos no eran relevantes, y no presentaba antecedentes familiares de ingesta de drogas, ni sustancias alérgicas.
Al examen dermatológico presentaba placas múltiples, no escamosas, eritematosas a violáceas en parte derecha de cara (Fig 1 a) y una placa serpiginosa en frente (Fig 1 b).
Se realizó una biopsia de 4 mm que mostró infiltrado denso perivascular (superficial y profundo) e intersticial compuesto por linfocitos e histiocitos con numerosos eosinófilos (Fig 2 a). Se observó degranulación de eosinófilos significativa por sectores (Fig 2b), sin figuras en llama ni granulomas. La epidermis era normal sin cambios de la interfase, sin evidencia de depósitos de mucina entre haces de colágeno en dermis con la tinción de Alcian Blue.
El hemograma completo (incluyendo eosinófilos periféricos), tests de función hepática, y anticuerpos antinucleares y antígenos nucleares extraíbles eran normales o negativos.
Se realizó serología para, Borrelia burgdorferi IgG fue positivo, indicando infección en algún momento.
Se administró claritromicina y amoxicilina sin beneficio, y la tinción de Warthin-Starry para espiroquetas en la muestra histológica fue negativa.
El paciente desarrolló pápulas y placas eritematosas discretas en tronco y miembros (Fig 3) con acentuación de las placas faciales, y fue tratado con mometasona 0.1% crema, en las placas faciales y clobetasol 0.05% crema diarios en el resto de las lesiones.
Los esteroides tópicos no fueron exitosos, por lo que se inició prednisolona 15 mg día (0.5 mg/kg), y se fue disminuyendo en 8 semanas ya que se observó sólo mejoría parcial.
La hidroxicloroquina 100 mg día (3mg/día) por 6 semanas no fue beneficiosa y aparecieron nuevas placas por lo que suspendió y se comenzó con UVB de banda angosta.
Luego de 4 sesiones de UVB de banda angosta, se observó mejoría de las lesiones y a la octava semana se aclararon sin cambios pigmentarios ni cicatrices. No se observaron recurrencias a los 9 meses de discontinuar el tratamiento. Clínicamente, el EAE se caracteriza por pápulas y placas asintomáticas, o urticarianas levemente pruriginosas en tronco y extremidades.
Las lesiones individuales duraban más de 24 horas, y con el tiempo adoptaban configuración anular o policíclica con aclaramiento central.
Pueden dejar eritema o máculas pigmentadas sin atrofia ni cicatrices.
Histológicamente, se observa un infiltrado perivascular y/o intersticial en dermis de variable intensidad. El infiltrado consiste principalmente en linfocitos con abundantes eosinófilos e histiocitos ocasionales. Hallazgos adicionales incluyen dermatitis de interfase vacuolar focal y depósitos de mucina en dermis.
Inicialmente, el EAE se distinguió histológicamente de WS por la ausencia de figuras en llama, degranulacion de eosinofilos e inflamación granulomatosa.
Similar a la mayoría de los casos de los eritemas figurados la etiología de los EAE es desconocida.
La IgG para B burgdorferi fue positiva en este caso y el tratamiento para borreliosis no mejoraron las lesiones cutáneos. Es difícil de concluir si es una asociación causal o coincidente.
Aunque el EAE puede resolverse espontáneamente, generalmente tiene un curso crónico con recaídas y remisiones con resistencia a múltiples tratamientos.
Los esteroides sistémicos y antimaláricos son los tratamientos reportados como más efectivos pero con rápida recaída al discontinuar.
Como la etiología de EAE es desconocida es difícil saber el mecanismo de acción de la terapia UVB. Similar a otras enfermedades inflamatorias como psoriasis o eccema atópico puede especularse que puede relacionarse con los efectos inmunomoduladores y apoptosis de células T del tratamiento lumínico.
El paciente respondió relativamente rápido a la terapia UVB con aclaramiento de las lesiones en pocas semanas. No se observó recurrencia luego de 9 meses de discontinuada la terapéutica.
Aunque no se puede excluir una mejoría espontánea coincidental con el inició de UVB es menos probable ya que dos episodios previos aclararon en pocas semanas mientras que el actual persistió por 8 meses.
El EAE es una dermatosis rara rica en eosinófilos difícil de tratar. Los esteroides sistémicos y antimaláricos son las opciones de primera línea, pero es frecuente la recurrencia al discontinuarla.
El UVB de banda angosta mostró una respuesta exitosa en este caso y el uso futuro de esta terapia podría aclarar su rol en el manejo de EAE.
Figura 1 (a) Placas anulares en mejilla derecha (b) placa serpiginosa en frente
Figura 2 (a) Infiltrado denso perivascular e intersticial linfohistiocitario con abundantes eosinófilos (b) degranulación de eosinófilos en dermis
Figura 3. Pápulas edematosas y placas en espalda
Autor: Thomas L, Fatah S, Nagarajan S, Natarajan S. Clin Exp Dermatol. 2015 Dec;40(8):883-6.
¿Qué aporta este artículo a la práctica dermatológica?
El EAE es una dermatosis eosinofílica rara. Clínicamente se caracteriza por aparición recurrente de pápulas y placas anulares eritematosas, principalmente afectando tronco y extremidades proximales. Histológicamente se observa un infiltrado denso perivascular y/o linfohistiocitario intersticial con abundantes eosinófilos. Este caso destaca la respuesta favorable a terapia UVB no reportada previamente.
Comentario y resúmen objetivo: Dra. Geraldina Rodríguez Rivello
Fuente:

No hay comentarios:
Publicar un comentario
Nota: solo los miembros de este blog pueden publicar comentarios.