
Introducción
Los efectos del COVID-19 son muy variables, desde individuos asintomáticos hasta pacientes que desarrollan un síndrome de dificultad respiratoria aguda grave, con posible afectación de casi todos los órganos y sistemas, se publicaron al comienzo de la pandemia.
Sin embargo, las posibles secuelas a largo plazo de COVID-19 se han convertido en una preocupación creciente. La tormenta inflamatoria que caracteriza las formas graves de la enfermedad sugiere que las secuelas tisulares graves pueden afectar a varios sistemas de órganos. Se ha demostrado que otros coronavirus inducen efectos a largo plazo, especialmente en los pulmones.
Aunque se han informado las secuelas a largo plazo del daño orgánico individual ha habido pocas evaluaciones integrales de las consecuencias a largo plazo de COVID-19. Además, la mayoría de los estudios han incluido pacientes que decidieron participar activamente en seguimiento.
El objetivo del presente estudio fue evaluar sistemáticamente, 4 meses después del alta, el estado clínico de los supervivientes de la enfermedad COVID-19 que requirieron hospitalización.
Importancia
Se sabe poco sobre las secuelas a largo plazo del COVID-19.
Objetivo
Describir las consecuencias a los 4 meses en pacientes hospitalizados por COVID-19.
Diseño, entorno y participantes
En un estudio de cohorte prospectivo no controlado, los sobrevivientes de COVID-19 que habían sido hospitalizados en un hospital universitario en Francia entre el 1 de marzo y el 29 de mayo de 2020, se sometieron a una evaluación telefónica 4 meses después del alta, entre el 15 y el de julio de 2020. 18 de septiembre de 2020.
Los pacientes con síntomas relevantes y todos los pacientes hospitalizados en una unidad de cuidados intensivos (UCI) fueron invitados a una evaluación adicional en una visita de atención ambulatoria.
Exposiciones
Supervivencia de la hospitalización por COVID-19.
Principales resultados y medidas
Los síntomas respiratorios, cognitivos y funcionales se evaluaron por teléfono con el cuestionario de detección cognitiva Q3PC y una lista de verificación de síntomas.
En la visita de atención ambulatoria, los pacientes se sometieron a pruebas de función pulmonar, tomografía computarizada de pulmón, pruebas psicométricas y cognitivas (incluida la Encuesta de salud de formulario corto de 36 elementos y el Inventario de fatiga multidimensional de 20 elementos) y, para los pacientes que habían sido hospitalizados en la UCI o informó síntomas en curso, ecocardiografía.
Resultados
Entre 834 pacientes elegibles, 478 fueron evaluados por teléfono (edad media, 61 años [DE, 16 años]; 201 hombres, 277 mujeres).
Durante la entrevista telefónica, 244 pacientes (51%) declararon al menos 1 síntoma que no existía antes del COVID-19: fatiga en 31%, síntomas cognitivos en 21% y disnea de nueva aparición en 16%. Hubo una evaluación adicional en 177 pacientes (37%), incluidos 97 de 142 pacientes de UCI de entrenamiento.
La mediana del puntaje del Inventario de Fatiga Multidimensional de 20 ítems (n = 130) fue de 4.5 (rango intercuartílico, 3.0-5.0) para motivación reducida y 3.7 (rango intercuartílico, 3.0-4.5) para fatiga mental (rango posible, 1 [mejor] a 5 [peor]).
La mediana de la puntuación de la Encuesta de salud de formato corto de 36 ítems (n = 145) fue de 25 (rango intercuartílico, 25.0-75.0) para la subescala "rol limitado debido a problemas físicos" (rango posible, 0 [mejor] a 100 [peor] ).
Se encontraron anomalías en la tomografía computarizada de los pulmones en 108 de 171 pacientes (63%), principalmente opacidades sutiles en vidrio esmerilado. Se observaron lesiones fibróticas en 33 de 171 pacientes (19%), que afectaron a menos del 25% del parénquima en todos menos 1 paciente.
Se observaron lesiones fibróticas en 19 de 49 supervivientes (39%) con síndrome de dificultad respiratoria aguda.
Entre los 94 ex pacientes de la UCI, se observaron síntomas de ansiedad, depresión y postraumáticos en el 23%, 18% y 7%, respectivamente. La fracción de eyección del ventrículo izquierdo fue inferior al 50% en 8 de los 83 pacientes de la UCI (10%).
Se observó enfermedad renal crónica de nueva aparición en 2 pacientes de la UCI. La serología fue positiva en 172 de 177 pacientes ambulatorios (97%).
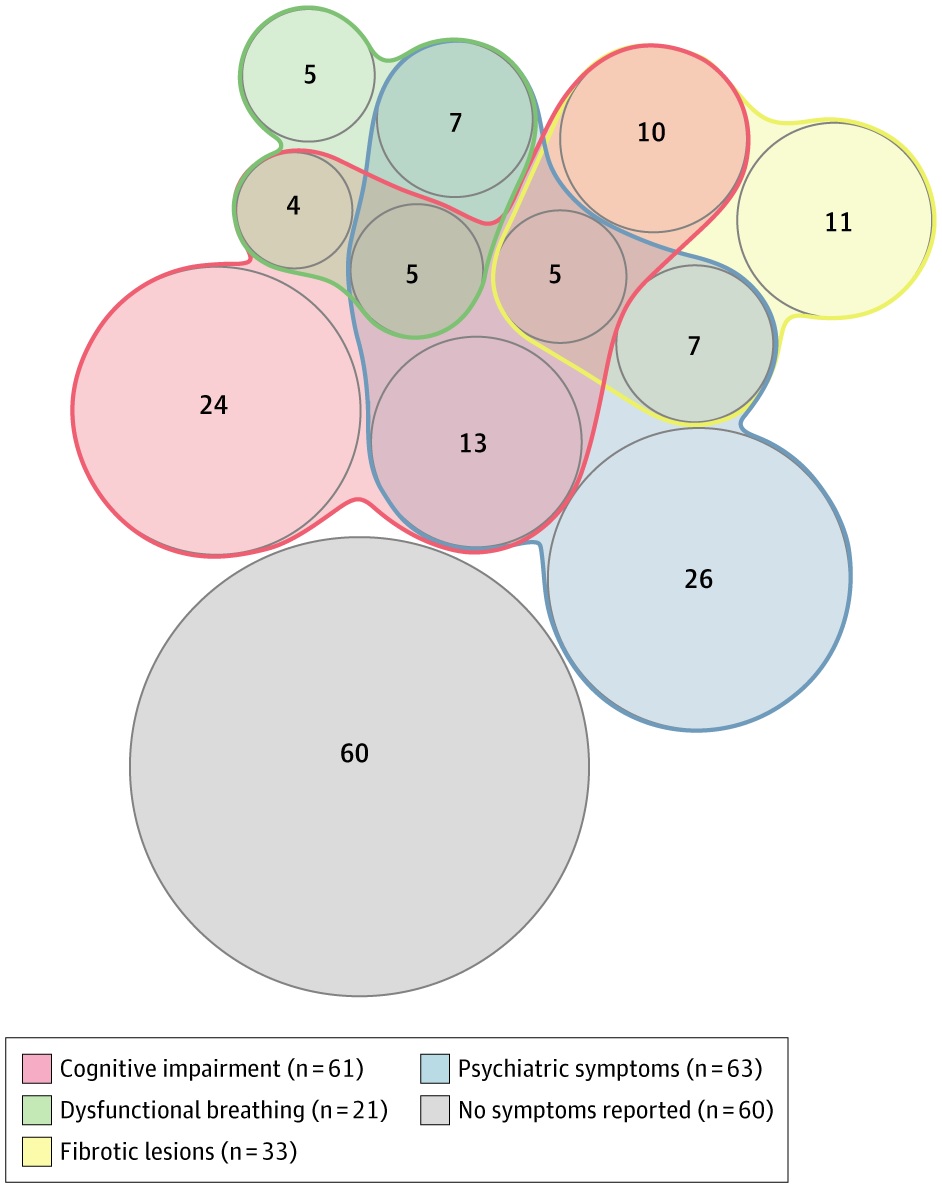
isualización de síntomas y hallazgos que no existían antes de la infección por COVID-19 en 177 pacientes en la consulta externa, 4 meses después de la hospitalización. Los números representan pacientes con síntomas / hallazgos o asociación de síntomas; 60 pacientes no informaron estos síntomas o no presentaron estos hallazgos. Los pacientes pueden tener más de 1; por tanto, la suma de los grupos supera los 177.
Discusión
En un estudio de cohorte de 478 pacientes que fueron evaluados 4 meses después de la hospitalización por COVID-19, el 51% informó al menos 1 síntoma que no existía antes de la enfermedad.
Los síntomas más comunes fueron fatiga, problemas cognitivos y disnea de nueva aparición.
Entre los pacientes que regresaron para una evaluación adicional, la tomografía computarizada reveló con frecuencia anomalías pulmonares persistentes, así como lesiones fibróticas pulmonares en una minoría de pacientes. La disfunción cardíaca persistente y la insuficiencia renal fueron infrecuentes. Casi todos los pacientes tuvieron serología anti-SARS-CoV-2 positiva.
Ha habido preocupaciones sustanciales sobre las secuelas respiratorias de COVID-19. Sin embargo, las secuelas pulmonares graves fueron poco frecuentes en los pacientes del presente estudio, aunque todos habían experimentado una forma grave o muy grave de COVID-19.
Los resultados de la tomografía computarizada de pulmón, realizada a todos los pacientes sintomáticos y de UCI, fueron anormales en la mayoría de los pacientes, pero las lesiones más frecuentes fueron opacidades sutiles en vidrio esmerilado, lo que confirma hallazgos previos.
Lesiones fibróticas, sospechadas por la inflamación inicial severa estuvieron presente en solo el 19% de los pacientes con tomografías computarizadas, lo que es consistente con 2 estudios más pequeños que informaron una tomografía computarizada a los 3 meses después de COVID-19.
En la presente cohorte, los cambios fibróticos afectaron menos del 25% del parénquima pulmonar en todos los pacientes y ocurrió casi exclusivamente en pacientes de UCI. Aunque es posible que los pacientes con lesiones fibróticas leves no refirieran disnea en la consulta telefónica y posteriormente no se sometieran a una TC, parece que esto representa una pequeña proporción de los 478 pacientes evaluados.
Aunque las secuelas pulmonares graves fueron poco frecuentes, se notificó disnea de nueva aparición en el 16% de los pacientes. Si se confirma en otros estudios y se determina que es persistente, esto podría ser clínicamente importante, dada la gran cantidad de pacientes gravemente enfermos con COVID-19 en todo el mundo.
Además, aunque las secuelas parenquimatosas fueron el hallazgo más común, la disfunción respiratoria se confirmó mediante la prueba de provocación de hiperventilación en el 12% de los pacientes, hallazgo que, hasta donde sabemos, no se ha descrito previamente. Es muy probable que la respiración disfuncional no sea específica de COVID-19. No obstante, podría ser la secuela de la disociación entre la disnea y la gravedad de la hipoxemia descrita en pacientes con COVID-19 en fase aguda.
En la presente cohorte, los problemas cognitivos, reportados por evaluación telefónica y confirmados en la consulta externa, fueron frecuentes: el 21% de los pacientes refirió al menos 1 síntoma cognitivo, y el deterioro cognitivo se confirmó en el 38% de los pacientes que fueron evaluados posteriormente. Se desconocen los mecanismos subyacentes, pero estos síntomas podrían ser la secuela de la lesión del sistema nervioso central por el SARS-CoV-2, como ocurre durante otras infecciones virales como la fiebre glandular.
Las pruebas psicológicas se realizaron solo en pacientes que regresaron para una evaluación ambulatoria, lo que dificulta determinar la verdadera prevalencia de estos hallazgos. Se encontraron síntomas de ansiedad en el 31% de los pacientes y síntomas de depresión en el 21%. Por el contrario, la prevalencia de síntomas psicológicos en los pacientes de la UCI, evaluados sistemáticamente en la consulta externa, fue significativa. Estos síntomas parecen haber sido menos comunes en los pacientes de la UCI que en la población evaluada en general. Las consecuencias psicológicas de una estancia en la UCI han sido bien descritas.
Aunque la evaluación ecocardiográfica de la función cardíaca se realizó solo en UCI y pacientes sintomáticos, la disfunción sistólica del ventrículo izquierdo fue rara y se encontró exclusivamente en pacientes de UCI. Una limitación crítica es que no se conocía la función cardíaca anterior a COVID-19, pero estos hallazgos sugieren que el posible daño cardíaco por COVID-19 puede no tener secuelas frecuentes. Sin embargo, los pacientes con una lesión cardíaca grave que provocó la muerte en 4 meses se habrían excluido de este estudio.
Conclusiones y relevancia Cuatro meses después de la hospitalización por COVID-19, una cohorte de pacientes informaron con frecuencia síntomas que no estaban presentes anteriormente, y las anomalías en la exploración pulmonar fueron comunes entre los que se sometieron a la prueba. Estos hallazgos están limitados por la ausencia de un grupo de control y de evaluaciones previas a COVID en esta cohorte. Se necesita más investigación para comprender los resultados a más largo plazo y si estos hallazgos reflejan asociaciones con la enfermedad. Fuente: |

No hay comentarios:
Publicar un comentario
Nota: solo los miembros de este blog pueden publicar comentarios.