 |
| Reported allergy causes in full sample of perennial allergy sufferers |
La RA puede desencadenarse por alérgenos perennes o estacionales o una combinación de ambos. Los ácaros del polvo doméstico (APD) son la causa principal de las alergias respiratorias perennes. Como los APD son difíciles de eliminar en el entorno del sueño, pueden afectar de forma negativa el sueño. Por ejemplo, un estudio transversal (N = 1,786) indicó un vínculo causal entre RA por APD y problemas de sueño, donde la mayoría de los sujetos (74%) reportaron que sus problemas de sueño le llevó a consultar a su médico. Además, tanto en un estudio prospectivo observacional español (N = 2,275) como en un estudio transversal francés controlado (N = 591) se observó una correlación positiva entre los trastornos del sueño y la RA.
El estándar actual de atención para la RA perenne se centra en la farmacoterapia, como tomar antihistamínicos de forma diaria para proporcionar un alivio temporal de los síntomas y evitar los alérgenos, al reducir la exposición en interiores, por ejemplo, envolver la cama en un tejido impermeable a los alérgenos.. Si las personas todavía tienen RA moderada a grave controlada de manera inadecuada después de estas medidas, su médico puede ofrecer inmunoterapia con alérgenos (ITA); sin embargo, en la práctica, muchos esperan años con RA controlada de forma inadecuada antes de que se les ofrezca ITA. La ITA es el único tratamiento con el potencial de alterar el curso de la enfermedad, ya que se demostraron múltiples beneficios clínicos en pacientes con RA perenne, incluido el control sostenido de los síntomas y la reducción en el uso de medicamentos. Del mismo modo, las mejoras en la calidad de vida después de la ITA se documentaron y los resultados clínicos indican que la ITA tiene el potencial de mejorar los problemas de sueño relacionados con la RA.
En estudios anteriores se estableció un vínculo entre la RA y el sueño. Sin embargo, la frecuencia/gravedad de los problemas de sueño y su impacto posterior en la calidad de vida es aún incierta, en especial en personas con alergia perenne con asma alérgica adicional. Los objetivos de este estudio fueron, por lo tanto, comprender las características, el tratamiento y la carga de la alergia perenne (RA con o sin AA) en términos de trastornos del sueño y el impacto en la vida diaria, el trabajo y la actividad.
Metodología
Diseño del estudio y participantes
Ésta fue una encuesta de investigación de mercado en línea administrada a paneles de sujetos con alergias en Dinamarca, Francia, Alemania y Suecia, entre el 3 de noviembre de 2018 y el 1 de diciembre de 2018. El muestreo fue representativo de forma geográfica en términos de reflejar la distribución general de la población dentro de cada país, pero no se diseñó para igualar cualquier cuotas geográficas/demográficas identificadas en estudios anteriores de RA. El consentimiento de los participantes se obtuvo antes de su inclusión en línea y antes de participar en esta encuesta.
Un estudio piloto probó la funcionalidad y el enrutamiento del evaluador, la solidez en la captura de los encuestados apropiados y la prueba de los niveles de participación. Después del estudio piloto, se realizaron ajustes en la redacción y el enrutamiento por medio de las preguntas de la encuesta para recopilar las cuotas requeridas en el trabajo de campo principal. La cuota era de 100 a 200 en cada mercado, establecida para obtener datos que fueran sólidos de manera suficiente para el análisis de cada país. La incidencia de RA perenne en la literatura parece superar con creces la encontrada en el estudio piloto. Por lo tanto, el trabajo de campo completo requirió un período de “vida” más largo para poder abordar un número mayor de participantes potenciales de lo previsto de manera inicial.
Desarrollo de la encuesta
Se desarrolló un estudio de evaluación para garantizar que aquellos que confirmaron que tenían RA perenne, por autorreporte o diagnóstico médico, procedieran a la encuesta principal. Se excluyeron aquellos que tenían sólo alergias estacionales (es decir, sin alergia perenne). La encuesta principal incluyó preguntas sobre: las características de la enfermedad [incluida la determinación de la gravedad de acuerdo con los criterios de la rinitis alérgica y su impacto sobre el asma (ARIA), y el diagnóstico de AA], los problemas de sueño y el tratamiento. Las preguntas sobre el sueño investigaron la gravedad, la frecuencia y el impacto de los problemas del sueño. Se desarrollaron preguntas de tratamiento para capturar el uso de medicamentos de venta libre y recetados. Todas las preguntas sobre el sueño y el tratamiento se basaron en un período de recuerdo del mes pasado, largo de manera suficiente como para tener en cuenta las variaciones semanales, pero corto de manera suficiente como para minimizar el sesgo de recuerdo. El impacto de los problemas de sueño en la productividad se evaluó en sujetos empleados por el Índice de Actividad y Productividad Laboral (WPAI), una herramienta validada de seis preguntas que se puede administrar en línea. El WPAI se adaptó para evaluar el impacto del sueño como un problema de salud específico de acuerdo con la orientación del WPAI. El WPAI evalúa lo siguiente en los últimos 7 días: horas perdidas de trabajo por problemas de sueño, horas perdidas de trabajo debido a otras razones, horas trabajadas en realidad, el grado en que los problemas de sueño afectan la productividad mientras se trabaja (escala 0-10; puntaje más alto indica mayor deterioro) y el grado en que los problemas de sueño afectan las actividades regulares. El tiempo promedio de trabajo perdido (ausentismo), el deterioro mientras trabajaba (presentismo), el deterioro general del trabajo (ausentismo más presentismo) y el deterioro de la actividad se calcularon de acuerdo con la guía WPAI, por lo que los puntajes se expresan como porcentajes y los puntajes más altos indican un mayor deterioro.
Los sujetos se dirigieron a conjuntos específicos de preguntas en las secciones de sueño y tratamiento del estudio, para garantizar que el cuestionario fluyera de forma lógica. De manera específica, los sujetos que reportaron problemas de sueño que no se relacionaban con la alergia se enrutaron a las preguntas generales del sueño, y los sujetos que reportaron que sus problemas de sueño se relacionaban con la alergia se les enviaron primero las preguntas de sueño específicas de alergia antes de las preguntas generales del sueño. La encuesta completa se diseñó para no tomar más de 15 minutos para completar para maximizar las tasas de finalización.
Análisis de los datos
Todos los datos se anonimizaron y se realizaron análisis descriptivos para el conjunto de datos completos, se realizaron subanálisis para los grupos de diagnóstico y tratamiento.
Para el subanálisis de diagnóstico, se compararon los sujetos con un diagnóstico médico de RA y sin diagnóstico de AA (es decir, sólo RA) versus todos los sujetos con un diagnóstico médico tanto de RA como de AA. Para el subanálisis de tratamiento, se analizaron aquellos que recibieron ITA en el momento de la encuesta versus aquellos que recibieron otros tratamientos prescritos (pero no ITA). Aquellos que recibieron otros medicamentos recetados se consideraron el comparador más apropiado para el grupo ITA, ya que era probable que tuvieran una enfermedad más grave en comparación con aquellos que no recibieron el tratamiento prescrito. El enrutamiento en el cuestionario se presenta en la Tabla 1.
Resultados
Características de la población
Un total de 511 sujetos con alergia perenne completaron la encuesta: Alemania 35.0% (N = 179); Francia 28.4% (N = 145); Suecia 19.2% (N = 98) y Dinamarca 17.4% (N = 89). Las características de los sujetos se muestran en la Tabla 2.
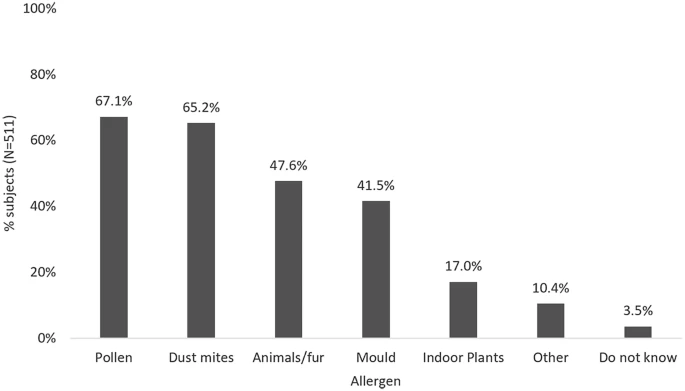
La mayoría se clasificó como enfermedad persistente moderada a grave (61.3%; N = 313) o enfermedad intermitente moderada a grave (36.0%; N = 184), según los criterios ARIA. Se reportó un diagnóstico médico de RA sola o RA y AA en 31.1% (N = 159) y 46.4% (N = 237) de sujetos, de manera respectiva, con 22.5% restante (N = 115) con RA autorreportada. Todos los sujetos tenían alergia perenne y 47.4% (N = 242) tenía alergia perenne y estacional. Las causas de alergia reportadas de forma más común fueron polen (67.1%; N = 343), APD (65.2%; N = 333), moho (51.6%; N = 212), animales/pelaje (47.6%; N=243); y plantas de interior (17.0%; N = 87) (Fig. 1).
La mayor proporción de sujetos reportaron polisensibilización a tres o más alérgenos (49.3%; N = 252); dos se reportaron por 24.1% (N = 123); uno en 23.1% (N = 118) y ninguno en 3.5% (N = 18) sujetos.
La temporada en la que los sujetos reportaron que experimentaron sus peores síntomas de alergia fue primavera (48.1%; N = 246), seguida de verano (40.3%; N = 206), otoño (23.5%; N = 120) e invierno (10.6% ; N = 54). Algunos sujetos notaron que sus peores síntomas ocurrieron en más de una temporada; sin embargo, una proporción de sujetos (30.5%; N = 156) reportó que sus síntomas fueron los mismos durante todo el año.
Tratamiento terapéutico
La mitad de todos los sujetos con alergia perenne (50.3%; N = 257) usaron medicamentos de venta libre para ayudarlos a dormir. De estos, la mayoría (83.6%; N = 215) usaba medicamentos de venta libre al menos una vez por semana; 31.1% (N = 80) lo usó a diario, 27.6% (N = 71) lo usó de cuatro a seis veces por semana, 24.9% (N = 64) lo usó de una a tres veces por semana. Los antihistamínicos orales fueron los medicamentos de venta libre más utilizados (59.1%; N = 152); descongestionantes, corticosteroides en aerosol/gotas nasales, orales y oftálmicas se utilizaron por 52.1% (N = 134), 47.5% (N = 122) y 27.6% (N = 71) sujetos, de manera respectiva.
De todos los sujetos con alergia perenne (N = 511), 79.6% (N = 407) recibió el tratamiento prescrito por un profesional de la salud para su alergia antes o en el momento de la encuesta. Cuarenta y cuatro por ciento (N = 225) de todos los sujetos recibió ITA, lo que fue similar en los cuatro mercados (31.6-52.0%). En el momento de la encuesta, 20.5% (N = 105) de todos los sujetos recibía ITA.
Frecuencia de problemas de sueño
De todos los sujetos con alergia perenne, 66.1% reportó problemas de sueño (N = 338) y 47.1% reportó problemas de sueño relacionados con su RA (N = 241). Los síntomas nasales como la congestión/secreción nasal o prurito en la nariz/paladar y otros síntomas en la cabeza se reportaron con mayor frecuencia para afectar el sueño (Fig. 2), sin embargo, 55 (10,1%) atribuyeron sus problemas de sueño a problemas de la piel.
En promedio, los sujetos con problemas para dormir se despertaron 3.8 veces por noche, con 92.0% (N = 311) que se demoraron más de 15 minutos en quedarse dormidos y 22.2% (N = 75) durante 60 minutos. El sesenta y seis por ciento (N = 223) tuvo dificultades para conciliar el sueño al menos la mayor parte del tiempo y 40.8% (N = 138) reportó que rara vez o nunca pudieron volver a dormir después de despertarse en la noche. La mayoría (69.2%; N = 234) también tuvo dificultades para despertarse en la mañana la mayor parte o todo el tiempo. Estos resultados fueron similares en la población que reportó que sus problemas de sueño se relacionaban con la RA (N = 241).
Se reportaron ronquidos en 76.6% (N = 259) de la población con problemas de sueño; 26.3% (N = 89) roncaba siempre y 50.3% (N = 170) a veces. A la mayoría de los que roncaban (76.8%; N = 199) se les dijo que roncaban fuerte y poco menos de la mitad (46.7%; N = 121) de los que roncaban reportaron que les dijeron que dejaron de respirar mientras dormían−lo que es indicativo de manera potencial de apnea del sueño.
Impacto de los problemas del sueño
Se reportaron alteraciones en el funcionamiento diario debido al impacto de la RA en el sueño en 85.5-95.0% (N = 289-321) de los sujetos con problemas de sueño en todos los aspectos investigados.
Los problemas del sueño causaron preocupación en casi todos los sujetos con problemas del sueño (95.6%; N = 323). Un total de 55.9% (N = 189) no estaba satisfecho con su sueño y 24.3% (N = 82) estaba muy insatisfecho.
Impacto en la productividad según el WPAI
Los puntajes de WPAI indicaron que el sueño afectó el trabajo, la productividad y la actividad en personas con alergia perenne. En la muestra completa de sujetos (N = 511), 63.6% (N = 325) eran empleados y se incluyeron en el análisis WPAI. El tiempo de trabajo promedio perdido (ausentismo) en los últimos 7 días fue 12.0%, el deterioro mientras trabajaba debido a la salud (presentismo) fue 46.9%, el deterioro laboral general debido a la salud (ausentismo más presentismo) fue 53.3% y el deterioro de la actividad debido a la salud (no relacionado con el trabajo) fue 47.1%.
Subanálisis: problemas del sueño e impacto en aquellos con RA y AA en comparación con RA sola
Este subanálisis consideró a aquellos con un diagnóstico médico de RA y AA [46.3% de todos los sujetos con alergia perenne (N = 237)], versus aquellos diagnosticados con RA sola [31.1% (N = 159)]. En aquellos con diagnóstico de RA y AA, los problemas del sueño fueron más frecuentes que en la RA sola [78.1% (N=185) versus 54.7% (N=86)]. Por ejemplo, aquellos con ambos diagnosticos de AA y AR se despertaron un tiempo adicional por noche (3.9 versus 3.0), y una proporción más alta tardó más de 60 minutos en quedarse dormido, no estaban satisfechos o preocupados con su sueño y reportaron que el funcionamiento diurno se afectó “mucho” o “de forma extrema” debido al sueño.
El trabajo y la actividad también se afectaron en mayor medida en aquellos con RA y AA versus RA sola. Aquellos diagnosticados con RA y AA vieron un deterioro general de 62.0% y 54.9% para el trabajo y la actividad de manera respectiva, frente a 39.3% y 35.2% para aquellos con diagnóstico de RA sola.
Subanálisis: características y problemas de sueño en aquellos tratados con ITA versus otro tratamiento prescrito
Las características de aquellos que recibían ITA en el momento de la encuesta [20.5% (N = 105)] se compararon con aquellos que recibían cualquier otro tratamiento recetado pero no ITA [21.5% (N = 110)]. La edad promedio de los sujetos con ITA fue menor que la de los medicamentos recetados sin ITA (33.9 años versus 42.6 años), pero el género, el tabaquismo, la proporción de aquellos con alergia perenne y la polisensibilización a alérgenos fue similar entre los grupos. Tener un diagnóstico de AA además de RA fue más común en aquellos con ITA que en otros tratamientos prescritos [68.6% (N = 72) versus 58.2% (N = 64)], al igual que la enfermedad persistente según los criterios de ARIA [87% (N = 87) versus 60% (N = 66)] y uso de medicamentos de venta libre [72.4% (N = 76) versus 42.7% (N = 47)].
Los sujetos que recibieron ITA reportaron con más frecuencia una mejoría moderada [24.8% (N = 26)] o gran mejoría [11.4% (N = 12)] en el sueño debido al tratamiento de alergia que aquellos en otros tratamientos prescritos. Además, los niveles reportados de satisfacción con el sueño en aquellos con problemas del sueño fueron mayores en el grupo ITA [28.2% (N = 24) versus 15.7% (N = 11)].
Discusión
Este estudio identificó que en aquellos con RA perenne, los problemas del sueño son muy comunes y perjudiciales para la vida cotidiana. Esto se alinea con la investigación previa, que demostró que existe una carga alta relacionada con el sueño asociada con RA en general y con RA perenne en particular. Sin embargo, este estudio estableció además que la prevalencia y la carga asociada en aquellos con diagnósticos de AA y RA perenne es mayor que en la RA sola. Está claro que las personas que padecen alergia perenne experimentan síntomas más allá del estornudo clásico, la rinorrea y la congestión nasal, incluido un gran impacto en el sueño, el funcionamiento subsecuente y la calidad de vida.
Los resultados indican que el rendimiento del trabajo y la actividad se afectan mucho por la RA perenne. El análisis de WPAI indicó que se perdió hasta 12.0% del tiempo de trabajo (ausentismo) debido a problemas de sueño. De manera específica, esto equivale a 4.8 horas por semana por sujeto que trabaja la semana europea promedio de 40.3 horas. Además, el grado en que la productividad en el trabajo se afecta fue 46.9% (presentismo) indica una interrupción sustancial en el trabajo debido a problemas del sueño. Por lo tanto, abordar los problemas del sueño asociados con la alergia perenne es importante desde la perspectiva social, así como desde la perspectiva del paciente, y debe considerarse en el tratamiento.
Los resultados de este estudio se alinean con un estudio transversal francés anterior, que caracterizó el impacto de los trastornos del sueño en una población de pacientes con alergia al APD que iniciaron el tratamiento con ITA (N = 1,750), el estudio MORPHEE. La prevalencia de problemas del sueño en el estudio MORPHEE en comparación con el estudio actual (73.5% versus 66.1%) fue similar de forma amplia al considerar las diferencias en el muestreo y que el estudio actual es de varios países. La prevalencia más alta de forma leve reportada en el estudio MORPHEE puede deberse a la población investigada: el estudio MORPHEE capturó datos de sujetos cuando iniciaban la ITA, que se indica para aquellos con RA grave y/o persistente que es difícil de controlar sólo con tratamientos sintomáticos, y por lo tanto captura una población más grave que el presente análisis donde sólo 20.5% recibía ITA en el momento del estudio. Sin embargo, debe tenerse en cuenta que ambas estimaciones de problemas del sueño dentro de la población de RA perenne fueron más del doble que las estimaciones de la población general en Europa occidental desde 2008. Además, la prevalencia de los despertares nocturnos en este estudio fue mucho más allá que en un estudio de población de los Estados Unidos. Sin embargo, debe notarse que hay investigación reciente limitada en la población general que investiga las especificidades de los problemas del sueño. Por lo tanto, aunque los resultados de este estudio indican que los problemas del sueño son aparentes en la población alérgica perenne, se requieren más estudios con comparación de grupos de control para confirmar esto.
Dado el número de sujetos identificados que recibían ITA en el momento de la encuesta, se realizaron análisis de las características y la satisfacción/mejora del tratamiento en este grupo. Las características indicaron que la ITA se prescribió a una población con enfermedad más grave, ya que aquellos en ITA reportaron con mayor frecuencia enfermedad persistente y diagnóstico de AA y RA que aquellos que no estaban en ITA. Sin embargo, no debe pasarse por alto que la población más grave pudo ser más propensa a responder la encuesta. Aquellos que recibieron ITA reportaron mayores mejoras en el sueño debido a la medicación que aquellos con otros medicamentos recetados, lo que puede indicar un impacto positivo de la ITA en el sueño; sin embargo, como este estudio no se diseñó para investigar la efectividad de la ITA, se requiere más investigación controlada para corroborar esto. Las mejoras en el sueño asociadas con ITA se reportaron de forma previa en la RA perenne por Novakova y colaboradores en un estudio del mundo real; se observaron mejoras significativas en la dimensión específica del sueño en el Cuestionario de Calidad de Vida de la Rinoconjuntivitis (RQLQ) después de un curso de ITA de 3 años en comparación con el valor inicial. Además, el análisis reciente de ensayos clínicos de Jacobi y colaboradores indica una mejora significativa en el sueño, basada en RQLQ, después del tratamiento con tabletas de inmunoterapia sublingual (ITSL) para APD.
La ITA también demostró efectos en el AA, por lo que un estudio ECA europeo multicéntrico fase III (N = 834) demostró mejoras en las exacerbaciones moderadas a graves del asma después del tratamiento con ITSL con tabletas para la alergia al APD. Es de destacar que se indicó una carga mayor de enfermedad cuando el AA estaba presente en los resultados del estudio actual, incluida una mayor frecuencia y gravedad de los problemas del sueño, así como un mayor deterioro del trabajo y la actividad. Por lo tanto, la carga mayor de enfermedad asociada con el diagnóstico de AA debe considerarse en las decisiones de tratamiento.
Se requiere mas investigación, incluida la recopilación de datos del mundo real, para confirmar el potencial de la ITA en aquellos con problemas del sueño relacionados con RA perenne, así como aquellos con AA asociada. De hecho, el ensayo CARIOCA en curso (NCT03746860) investiga la eficacia de la ITA (ITSL con tableta para el APD) y el impacto sobre el sueño en aquellos con RA y AA en la práctica clínica.
Limitaciones
El presente estudio se diseñó para capturar a aquellos con RA perenne; sin embargo, algunas características de los temas identificados merecen discusión. En primer lugar, la mayoría (>90%) presentó enfermedad de moderada a grave de acuerdo con la clasificación ARIA, lo cual era inesperado ya que la proporción con enfermedad de moderada a grave es mucho mayor que en la población general, reportada en alrededor de 67%. Esto puede deberse a que las personas con RA leve no se identificaron como alérgicas respiratorias y, por lo tanto, no se autorreportaron ni se incluyeron en la encuesta. Por lo tanto, las características específicas de la población moderada-grave estaban sobrerepresentadas y la prevalencia de problemas del sueño (66.1%) no debería generalizarse a la población con RA leve. En segundo lugar, una gran proporción de los sujetos recibían ITA en el momento de la encuesta (20.5%) o se les prescribió ITA en algún momento (44.0%). Las posibles explicaciones para esta incidencia alta de tratamiento con ITA incluyen la proporción alta de sujetos con RA moderada a grave identificados, lo que indica que una mayor proporción puede ser elegible para ITA que en la población de alergia perenne. Por último, un número pequeño de sujetos que reportaron problemas del sueño relacionados con la RA (N = 6) no reportaron ningún efecto sobre el sueño en el último mes. Aunque inesperado, puede deberse a que el período de recuerdo fue de 1 mes, y el estudio se realizó en el período de otoño/invierno, en el que los problemas de sueño fueron menos frecuentes, en particular para las personas con alergias estacionales. Por lo tanto, algunos sujetos pueden experimentar problemas del sueño en general, pero no los experimentaron dentro del período de recuerdo de la encuesta.
El muestreo realizado fue representativo de forma geográfica pero no utilizó cuotas para reflejar de manera explícita la demografía identificada en evaluaciones anteriores de RA, lo que limita la generalización. Además, se alcanzaron cuotas de estudio de 100 por país en Francia y Alemania, pero fueron inferiores de manera ligera en Dinamarca (N = 89) y Suecia (N = 98) dentro del período acordado de encuesta. Esto se deba de manera probable a que la población leve no se identifica y las poblaciones de los países nórdicos son más pequeñas de forma significativa que Francia y Alemania, lo que resulta en un grupo más pequeño de posibles encuestados. La sobrerepresentación consecuente de Francia y Alemania en los resultados pudo llevar a algún sesgo específico de país dentro de los datos. Sin embargo, dado que los datos demográficos como la edad, el sexo, el tabaquismo y la gravedad de la enfermedad no difieren mucho entre los países, el impacto se considera mínimo.
No se midió la duración del tratamiento y, por lo tanto, no se pudieron analizar los efectos del tratamiento. Por lo tanto, no es posible decir si existe un vínculo causal entre el impacto aparente en la calidad del sueño que se observa cuando se comparan los pacientes de ITA con los de otros tratamientos recetados. Además, el estudio no se diseñó para capturar factores de confusión, por ejemplo, los métodos que los pacientes usaron para aliviar su exposición a los alérgenos, como cerrar ventanas y lavar sábanas, que sería interesante investigar.
Por último, las limitaciones inherentes al diseño del estudio fueron evidentes: la encuesta se basó en el autorreporte de los sujetos, por lo que es posible que se introdujera alguna imprecisión ya sea en el recuerdo del sujeto o en errores al completar la encuesta (es decir, resultados contradictorios)−por ejemplo, más sujetos con alergia autorreportada al polen que los que reportaron tener alergias estacionales.
Conclusiones
En los pacientes con RA perenne, los problemas del sueño son frecuentes y tienen un impacto en el funcionamiento diario, incluida la alteración en el trabajo y la realización de tareas cotidianas y las actividades de ocio. Los resultados son indicativos de una carga mayor de problemas del sueño en aquellos con diagnósticos de RA y AA en comparación con RA sola. Sin embargo, dada la naturaleza exploratoria de esta encuesta, la investigación controlada continua es esencial para deducir la relación precisa entre la alergia perenne, el sueño y el impacto del tratamiento de la alergia.
- Research
- Open Access
The impact of perennial allergic rhinitis with/without allergic asthma on sleep, work and activity level
Centro Regional de Alergia e Inmunología Clínica CRAIC, Hospital Universitario “Dr. José Eleuterio González” UANL, Monterrey, México
Dra. Med. Sandra Nora González Díaz Jefe y Profesor
Dra. Cindy Elizabeth De Lira Quezada Profesor
Dra. María del Rocío Salinas Díaz Residente 1er Año
Dra. Alejandra Macías Weinmann Profesor
No hay comentarios:
Publicar un comentario
Nota: solo los miembros de este blog pueden publicar comentarios.